PRISE EN CHARGE GLOBALE
Les fentes faciales (fentes labio-palatines et fentes palatines isolées) comptent parmi les malformations congénitales les plus fréquentes.
Un bébé sur 600 à 700 naît avec une fente labiale et/ou palatine.
Le fait que cette malformation soit si fréquente ne saurait la banaliser aux yeux des parents.
Ils accueilleront leur enfant avec des appréhensions et craintes légitimes quant à son développement et aux séquelles futures. Il peut en effet y avoir des séquelles sur les plans esthétiques et fonctionnels.
Séquelles et traitements multi-disciplinaire
Les séquelles diverses auxquelles ce type de malformations peut être associé exigent une coordination et une organisation des soins. Seule une équipe pluri-disciplinaire expérimentée peut les garantir. C’est le cas de l’équipe FLMP du CHUV, à Lausanne (Suisse).
L’une des raisons d’être de l’équipe pluri-disciplinaire est de réunir des spécialistes de la réhabilitation des patients présentant ce type de malformation. Afin d’optimiser les soins qu’elle pourra dispenser.
Mais avant d’agir, l’équipe ainsi constituée a un devoir d’information fondamental à remplir. Elle doit offrir aux parents une information complète, individualisée et, surtout, compréhensible.
Essentiellement, l’information contenue dans ces pages gravite autour de l’activité de l’équipe pluri-disciplinaire, son fonctionnement, son implication dans la prise en charge des séquelles chez l’enfant et l’adolescent.
Soutien
Le chirurgien pédiatrique (Dr. A. De Buys-Roessingh) entre en contact avec les parents parfois déjà avant la naissance lorsqu’un diagnostic anté-natal par ultra-sonographie a pu être établi.
Pour assister les parents et l’enfant, offrir des soins optimaux en fonction des priorités (objectives) et des demandes (subjectives), seule une équipe pluri-disciplinaire pourra se révéler performante. Cette équipe doit associer des spécialistes de toutes les disciplines médicales et para-médicales concernées. Chacune de ces spécialités sera impliquée, à un moment ou à un autre du développement du nourrisson, du jeune enfant, de l’adolescent et du jeune adulte.
Information
C’est ainsi que le bébé, dès sa naissance, sera pris en charge par le chirurgien pédiatrique de l’équipe et, simultanément, par l’orthodontiste. Les premiers besoins sont des besoins d’information. Celle-ci peut être directe et personnelle et/ou écrite comme cette publication.
L’information via Internet, avec des possibilités étendues et prometteuses, est incontournable mais peut parfois générer une certaine confusion, car les avis divergent entre spécialistes sur un certain nombre de sujets comme la technique et le timing des interventions chirurgicales, la nécessité ou non de proposer une plaque de tétée pour l’alimentation du bébé, etc…
Alimentation du bébé
Si les parents et l’entourage ont besoin de soutien et d’information, la premier et principal souci de la maman concerne son alimentation. Pour le bébé justement, très tôt, des problèmes alimentaires peuvent se poser. Pour y faire face, il est fréquemment nécessaire de confectionner une plaque de tétée (Fig.2). Cette plaque facilitera son alimentation pendant les premiers mois de vie, jusqu’à la fermeture chirurgicale de la lèvre et du palais.
Équipe pluri-disciplinaire
Plus tard, l’enfant devra être suivi, comme tous les enfants, par son pédiatre. Parallèlement aussi par l’équipe pluri-disciplinaire FLMP, car son état et les séquelles de sa malformation impliqueront l’intervention de spécialistes entraînés et expérimentés.
Le fonctionnement de cette équipe s’articule sur deux plans: une activité de consultation commune (colloques organisés à intervalles réguliers) et une activité thérapeutique directe (traitements, soins et conseils délivrés directement par le praticien).
Un travail d’équipe
L’avantage du travail en équipe sont multiples, aussi bien pour le patient, son entourage et particulièrement ses parents, que pour les divers praticiens appelés à offrir leurs services thérapeutiques.
Les fentes faciales ont en commun leur fréquence élevée, mais une grande variabilité caractérise les multiples formes que peut prendre cette malformation. Cette variabilité au niveau de la forme (au moment de la naissance) sera associée, logiquement, à une grande diversité au niveau des conséquences (séquelles) qu’elles peuvent avoir. Ces séquelles touchent l’anatomie, le développement, l’esthétique et la fonction de l’appareil masticateur et, au-delà, sur tout le complexe craniofacial. La diversité des fentes faciales fait l’objet d’un autre article (hétérogénéité).
Alimentation et respiration du bébé.
Ces fonctions vitales doivent être assurées en priorité. Une fente palatine peut rendre la succion et, par conséquent, l’alimentation du bébé (allaitement ou biberon) difficile. La lèvre et le palais divisés sont pratiquement incapables d’assurer un joint étanche, du fait de la communication entre les cavités buccale et nasale. Le nourrisson n’est pas en mesure de produire le vide d’air nécessaire à l’aspiration du lait maternel ou à l’alimentation au biberon.
Séquence Pierre Robin
La respiration peut également être perturbée, particulièrement chez les enfants présentant une anomalie connue sous le nom de « séquence Pierre Robin« , une anomalie congénitale associant fente palatine, micromandibulie et glossoptose. (Fig.3). La glossoptose (langue hypotonique et volumineuse) interfère avec la respi
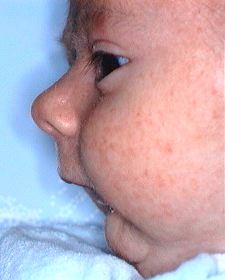
ration par sa position très postérieure, encombrant les voies aériennes supérieures dans la région du pharynx. La micromandibulie (mandibule petite et en retrait) oblige la langue à rester en arrière et en haut, dans la fente palatine, interférant ainsi avec la respiration.
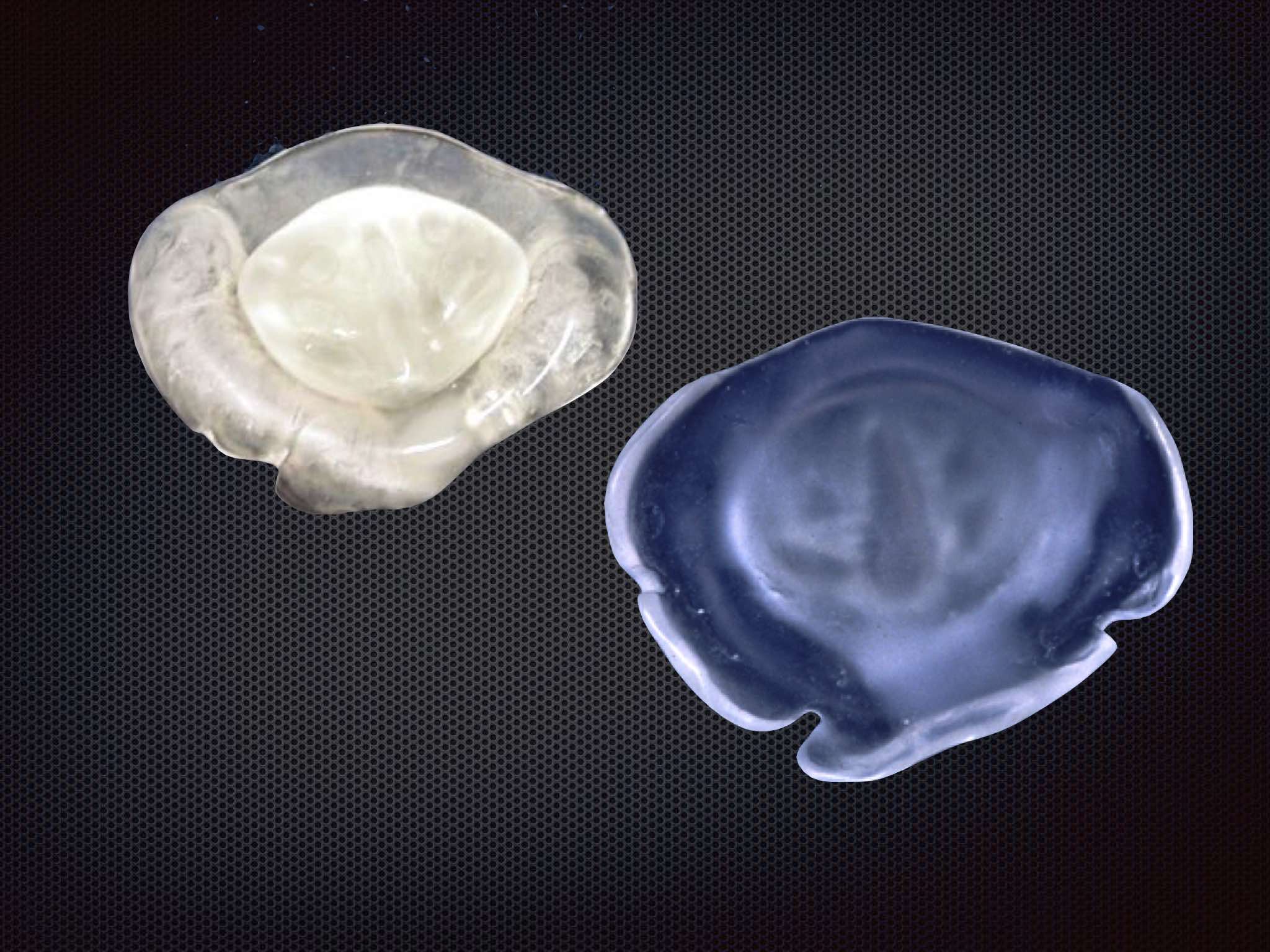
Plaque de tétée
Afin de faciliter l’alimentation du bébé porteur d’une fente labio-palatine, et ceci dès la naissance, nous préconisons la confection d’une orthèse communément appelée plaque de tétée ou plaque palatine. Cette plaque palatine est bien entendu confectionnée sur mesure et cela nécessite la prise d’une empreinte par l’orthodontiste.
Cette empreinte se fait en général à l’hôpital, dés que possible après la naissance. En effet, nous mettons tout en oeuvre pour le faire le jour même de la naissance, afin de conforter les parents et permettre à leur bébé de s’alimenter tout de suite presque normalement. Le bébé s’habitue à sa plaque extrêmement rapidement et la manipulation de cette plaque ne pose pas de problème aux parents, qui maîtrisent très vite cet accessoire fort utile.
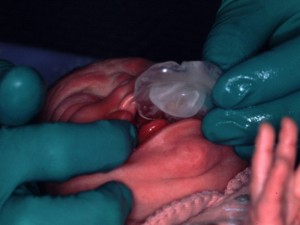
La plaque palatine (Fig.4) ou plaque de tétée est confectionnée en résine mixte (partie extérieure centrale en résine rigide et partie interne, en contact avec la muqueuse, en résine molle, flexible). Elle est parfaitement adaptée au palais du bébé et celui-ci s’y adapte en quelques heures voire quelques jours au plus. La plaque de tétée permet une alimentation plus facile, car elle sert d’obturateur et comble ainsi la communication oro-nasale. Le vide d’air peut être produit et le nourrisson peut téter, sucer et aspirer le lait de manière pratiquement normale.
Chirurgie primaire
Le suivi après la chirurgie primaire
Après la deuxième intervention chirurgicale (fermeture du palais antérieur ou palais dur, et fermeture de la lèvre), la plaque n’est plus nécessaire. Les contacts avec les membres de l’équipe s’espaceront car une prise en charge ne s’impose plus dès lors et pour quelque temps.
Des contrôles de routine auprès du pédiatre, du chirurgien pédiatrique, de l’orthodontiste et de l’ORL seront organisés.
Colloques pluri-disciplinaires
Vers l’âge de 6 ans, un premier examen-bilan sera nécessaire. Il sera organisé sous la forme d’un colloque pluri-disciplinaire, avec le team au complet réuni pour examiner l’enfant, déterminer ses besoins et planifier la prise en charge thérapeutique active, si elle s’impose.
Les colloques pluri-disciplinaires sont l’occasion d’établir un bilan périodique de l’état de santé de l’enfant et de surveiller son développement sous ses multiples facettes.
Pour les parents, ces bilans sont l’occasion d’exprimer leurs demandes, de poser de nombreuses questions, de recevoir une information diversifiée, individualisée et la plus complète et directe possible. Et aussi de connaître toutes les personnes qui pourront venir en aide à leur enfant ou les aider à affronter certaines difficultés, qu’elles soient d’ordre physique ou psychologique.
Logopédie
La priorité de la prise en charge chez le petit enfant (5-6 ans) se situe sur le plan logopédique. L’enfant va bientôt entrer à l’école primaire. Une FLMP est parfois associée avec des problèmes de développement, d’acquisition du langage. Souvent, un certain degré de rhinolalie (nasonnement) est observé. Le palais mou (voile du palais), responsable de la fermeture physiologique des voies aériennes postérieures, n’est parfois pas en mesure d’assurer cette fermeture lorsque le patient essaie d’articuler certains sons. Si une trop grande quantité d’air s’échappe par le nez, les sons subissent une altération audible.
Le palais mou, bien qu’il soit réparé avec une technique chirurgicale peu traumatique et attentive à la reconstruction d’un réseau musculaire s’approchant de la normalité, présente des séquelles cicatricielles diminuant sa mobilité.
Dans certains cas résistants à la prise en charge logopédique, une intervention chirurgicale pourrait être envisagée. Cette opération, la vélo-pharyngo-plastie consiste à créer un pont muqueux entre le palais mou et la partie postérieure du pharynx. Ainsi, on diminue le flux d’air expulsé vers les cavités nasales lors de l’articulation de certains sons. C’est au cours des colloques pluri-disciplinaires que se discutent ces alternatives. La logopédiste de l’équipe pluri-disciplinaire y participe et peut ainsi déterminer les indications thérapeutiques de chaque enfant examiné lors de ces colloques.
Oto-rhino-laryngologie (ORL)
Les fentes faciales affectent la sphère ORL de diverses manières et à plusieurs niveaux. Les déviations de la cloison nasale, que l’on rencontre fréquemment, peuvent affecter la respiration. Il y a les risques accrus d’otites de l’oreille moyenne. Toute perte de l’acuité auditive durant la prime enfance peut avoir des conséquences néfastes, voire désastreuses sur le développement et l’acquisition du langage. Pour ces raisons, des contrôles réguliers chez l’ORL du team, qui est également spécialisé en audio-phonologie, revêtent une importance primordiale.
Psychologie
Enfin, au cours du développement de l’enfant puis de l’adolescent, des problèmes psychologiques liés aux séquelles physiques de sa malformation peuvent surgir. Des difficultés d’adaptation, si elles sont plutôt rares, n’en demeurent pas moins handicapantes. Elles doivent trouver une oreille attentive. Les parents eux-mêmes peuvent avoir besoin de soutien et de conseils psychologiques, afin de surmonter des difficultés passagères liées à l’état de leur enfant.
Le/la psychologue de l’équipe, spécialisé(e) dans les problèmes de la jeunesse et de l’adolescence, saura être cette oreille attentive: les parents et/ou l’enfant pourront à tout moment avoir recours à ses conseils et/ou à ses services thérapeutiques.
Nouveautés dans la prise en charge des fentes faciales au CHUV: mise à jour mars 2020